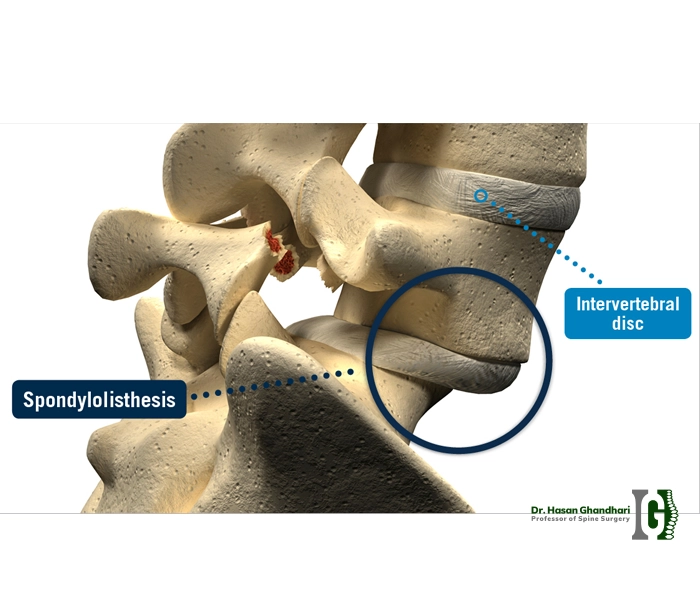
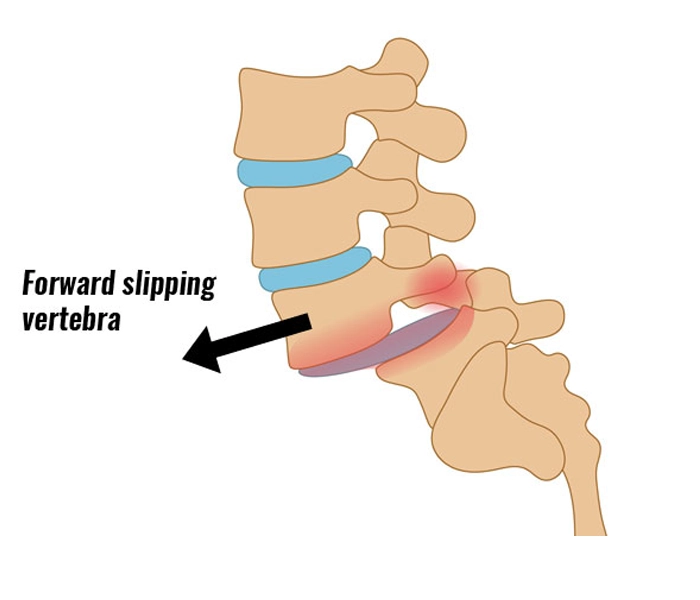
اسپوندیلولیستزیس (Spondylolisthesis) به معنای «سر خوردن یک مهره نسبت به مهره زیرین» است. این جابهجایی میتواند به سمت جلو (قدامی)، عقب (خلفی) یا بهندرت به پهلو باشد. در موارد خفیف ممکن است بدون علامت باقی بماند و تنها در تصویربرداری دیده شود؛ اما در موارد متوسط تا شدید میتواند باعث کمردرد، درد سیاتیکی، گزگز یا ضعف پاها و محدودیت فعالیت شود.
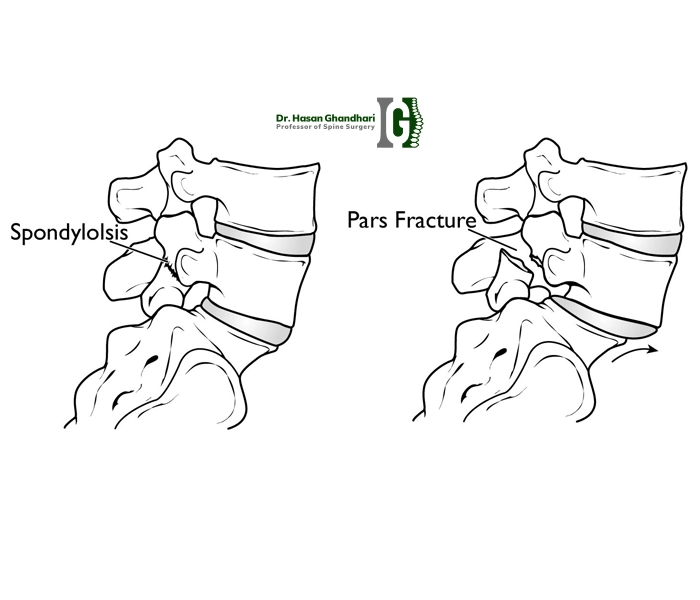
اسپوندیلولیز (Spondylolysis) ترک یا شکستگی استرسی در قوس مهره (پارز مفصلی) است که میتواند پیشدرآمد یا همراه با اسپوندیلولیستزیس باشد. بسیاری از ورزشکاران نوجوان (مانند ژیمناستیک، پرتاب نیزه، فوتبال آمریکایی) به علت حرکات تکراری اکستنشن کمر، در معرض اسپوندیلولیز هستند و در صورت دوطرفه بودن این ترکها، احتمال لغزش مهره افزایش مییابد.
چه علائمی باید شما را به فکر لغزش مهره بیندازد؟
شایعترین علامت، کمردرد مکانیکی است که با ایستادن طولانی، قوس دادن کمر یا فعالیت تشدید میشود و با استراحت نسبی کاهش مییابد. گاهی درد به باسن یا پشت ران تیر میکشد و شبیه درد سیاتیک میشود. خشکی صبحگاهی کوتاهمدت، خستگی عضلات کمر، یا احساس «لغزش/گیر کردن» هنگام خموراست شدن نیز گزارش میشود.
در موارد پیشرفتهتر، بیحسی یا مورمور پا، ضعف در بلند کردن انگشتان پا یا پاشنهراهرفتن، کاهش تحمل راهرفتن (کلادیکاسیون نوروژنیک) یا تشدید درد در حالت قوس دادن کمر دیده میشود. هر تغییر ناگهانی شدت درد پس از یک زمینخوردن یا ضربه نیز مهم است و باید بررسی شود.
چه عواملی باعث اسپوندیلولیستزیس میشوند؟ (انواع و گروههای در معرض خطر)
علل مختلفی وجود دارد و دانستن آنها به انتخاب روش تشخیص کمک میکند. از نظر بالینی، پنج گروه اصلی مطرحاند: مادرزادی/دیسپلاستیک (بدشکلی مادرزادی عناصر خلفی مهره)، ایسمیک/استرسی (شکستگی خستگی در پارز)، دژنراتیو (فرسایشی در سنین بالاتر با شلشدن عناصر نگهدارنده)، تروماتیک (شکستگیهای حاد)، و پاتولوژیک (بهدلیل بیماریهای استخوانی). جراحی قبلی ستون فقرات هم میتواند زمینهساز لغزش باشد.
افراد در معرض خطر شامل نوجوانان ورزشکار با حرکات اکستنشن مکرر، افراد با سابقه خانوادگی، خانمهای مسنتر با آرتروز فاست و لقی لیگامانی، و کسانی که شغل یا ورزششان بار تکراری بر کمر وارد میکند هستند. تراکم استخوان پایین، انحرافات پاسچر، سفتی همسترینگ و ضعف عضلات مرکزی تنه نیز نقش تشدیدکننده دارند.
چه زمانی باید فوراً به پزشک یا اورژانس مراجعه کنید؟ (علائم خطر)
علائم هشدار شامل بیاختیاری ادرار یا مدفوع، بیحسی ناحیه زینسواری، ضعف پیشرونده پا، درد شبانه شدید که بیدار میکند، تب و لرز همراه با کمردرد، کاهش وزن بیدلیل، و سابقه سرطان یا نقص ایمنی هستند. این نشانهها میتوانند به درگیری شدید عصب/طناب نخاعی یا علل ثانویه خطرناک اشاره کنند و نیاز به ارزیابی فوری دارند.
اگر حادثه پرانرژی (تصادف، سقوط از ارتفاع) داشتهاید یا بالای ۶۵ سال هستید و درد ناگهانی شدید کمر پیدا کردهاید، مراجعه سریع منطقی است. در افراد مبتلا به پوکی استخوان، حتی ضربههای خفیف ممکن است به شکستگی منجر شود و علائم شبیه لغزش مهره را تقلید کند.
مسیر استاندارد تشخیص: از شرححال تا تصویربرداری
اولین گام، شرححال دقیق است: زمان شروع درد، عوامل تشدید/تسکین، سابقه ورزش یا کار سنگین، علائم سیاتیک، وقایع تروماتیک، داروها، بیماریهای همراه و سابقه خانوادگی. سپس معاینه فیزیکی شامل ارزیابی پاسچر، دامنه حرکتی، لمس حساسیت موضعی، تستهای عصبی (قدرت عضلانی، رفلکسها، حس)، تست راستکردن پا (SLR) و حرکات تحریککننده درد انجام میشود.
تصویربرداری در صورت وجود علائم مداوم، نقص عصبی، یا شک بالینی بالا درخواست میشود. در بسیاری از بیماران، رادیوگرافی ساده ستون کمری نمای لترال ایستاده نقطه شروع است. بسته به سن، نوع شکایت و برنامه درمان، MRI یا CT نیز اضافه میشود. در افراد با درد خفیف و اخیر بدون علائم خطر، میتوان چند هفته درمان محافظهکارانه را شروع کرد و سپس در صورت تداوم علائم، تصویربرداری انجام داد.
رادیوگرافی ساده (X-ray): چه میگوید و چطور تفسیر میشود؟
رادیوگرافی ایستاده نمای لترال بهترین روش برای سنجش میزان لغزش در حالت تحمل وزن است. در گزارش، معمولاً میزان جابهجایی مهره بهصورت درصد یا «گرید» (درجه) طبق طبقهبندی مِیِردینگ (Meyerding) ذکر میشود. نمای لترال خمیده (فلکشن) و صافشده (اکستنشن) برای ارزیابی ناپایداری دینامیک مفید است؛ افزایش جابهجایی بین این دو وضعیت میتواند نشانه بیثباتی باشد.
نمای AP برای بررسی راستای لگن و انحرافات همراه کاربرد دارد. استفاده روتین از نمای اُبلیک برای تشخیص اسپوندیلولیز در سالهای اخیر کمتر شده، چون CT و MRI با دقت بالاتری جزئیات را نشان میدهند و بار اشعه اضافی ضرورت ندارد. در کودکان و نوجوانان، رعایت اصل «حداقل اشعه مفید» بسیار مهم است.
جدول درجات لغزش مهره (طبقهبندی Meyerding)
| درجه لغزش | میزان جابهجایی مهره بالایی نسبت به زیرین |
|---|---|
| گرید I | ۱ تا ۲۵٪ |
| گرید II | ۲۶ تا ۵۰٪ |
| گرید III | ۵۱ تا ۷۵٪ |
| گرید IV | ۷۶ تا ۱۰۰٪ |
| گرید V (اسپوندیلُپتوزیس) | بیش از ۱۰۰٪ (لغزش کامل) |
MRI ستون کمری: چه زمانی لازم است و به چه چیزهایی پاسخ میدهد؟
MRI در صورت وجود علائم عصبی (درد سیاتیک، بیحسی، ضعف)، شک به درگیری دیسک یا کانال نخاعی، یا برنامهریزی درمان اهمیت دارد. MRI بافتهای نرم، دیسک، ریشههای عصبی و تنگی کانال را بهخوبی نشان میدهد و میتواند افتراق دهد که آیا درد شما بیشتر ناشی از فشار روی عصب است یا التهاب مفاصل پشتی (فاست) یا تغییرات دیسک.
اگر درد شبانه، تب یا سابقه سرطان دارید، MRI با و یا بدون تزریق گادولینیوم میتواند برای排除 عفونت یا ضایعات دیگر کمککننده باشد. در افراد کلاستروفوبیک یا دارای ایمپلنتهای ناسازگار، گزینههای جایگزین (CT، یا MRI با دستگاههای باز) مطرح میشود؛ قبل از تصویربرداری حتماً کارتهای ایمپلنت یا استنت خود را اعلام کنید.
CT اسکن و SPECT: چه نقشی در تشخیص دارند؟
CT با تفکیکپذیری استخوانی بالا، بهترین روش برای مشاهده پارگیهای پارز (اسپوندیلولیز) و شکل دقیق مفاصل فاست است. در مواردی که رادیوگرافی مبهم است یا تصمیمگیری جراحی مدنظر است، CT کمک زیادی میکند. با این حال، به دلیل اشعه بیشتر نسبت به X-ray، استفاده آن باید منطقی و هدفمند باشد.
SPECT (اسکن هستهای) گاهی در نوجوانان ورزشکار با درد منشأ نامشخص و شک به شکستگی استرسی فعال کاربرد دارد، زیرا نواحی متابولیک فعال را نشان میدهد. این روش در تشخیص شکستگیهای تازه یا فعال که در X-ray دیده نمیشوند مفید است، اما استفاده روتین ندارد و جایگزین MRI یا CT نیست.
ارزیابی ناپایداری دینامیک: فلکشن/اکستنشن و چه چیزی «لقی» محسوب میشود؟
در رادیوگرافیهای فلکشن و اکستنشن، تغییر معنیدار در میزان لغزش یا زاویه مهرهها میتواند نشانه بیثباتی باشد. تعریف دقیق «لقی» بسته به مرکز درمانی و معیارهای مورد استفاده متفاوت است، اما تغییرات قابلتوجهی که با علائم بالینی همخوانی داشته باشند اهمیت دارد. در گزارش رادیولوژی ممکن است به «translational motion» یا «angular motion» اشاره شود که بهصورت میلیمتر یا درجه بیان میشود.
هدف از این ارزیابی، همسوسازی تصمیم درمانی با واقعیت عملکردی ستون فقرات است: همه لغزشها بیثبات نیستند، و همه ناپایداریها نیاز به جراحی ندارند. تفسیر این یافتهها باید توسط پزشک با توجه به علائم و معاینه شما انجام شود.
تستهای عصبی و الکترودیاگنوستیک (EMG/NCS): چه زمانی کاربرد دارند؟
اگر علائم عصبی شما با تصویربرداری همخوان نیست، یا چند سطح درگیر هستند و پزشک میخواهد ریشه/ریشههای عصبی دقیق را مشخص کند، تست نوار عصب و عضله (EMG/NCS) کمککننده است. این تستها میتوانند بین درگیری ریشه عصبی (رادیکولوپاتی) و مشکلات محیطی مانند گیر افتادن عصب در زانو یا مچ دست تمایز بگذارند.
در دردهای صرفاً مکانیکی بدون علائم عصبی، معمولاً نیازی به EMG نیست. همچنین نتایج آن باید در کنار شرححال، معاینه و MRI تفسیر شود؛ هیچ تستی بهتنهایی تشخیص قطعی را تضمین نمیکند.
آزمایشهای خون: آیا لازم است؟
برای تشخیص لغزش مهره بهتنهایی، آزمایش خون لازم نیست. اما اگر علائم سیستمیک مانند تب، لرز، کاهش وزن غیرقابلتوجیه یا درد شبانه دارید، پزشک ممکن است آزمایشاتی برای排除 عفونت یا بیماریهای التهابی/بدخیمی درخواست کند. در افراد مسن با کمخونی یا نشانگان عمومی، بررسیهای تکمیلی منطقی است.
تفاوت اسپوندیلولیستزیس با دیسک کمر، تنگی کانال و درد مفصل SI
تشخیص افتراقی درست، کلید انتخاب درمان مناسب است. بسیاری از بیماریها کمردرد و درد تیرکشنده به پا میدهند، اما الگوها متفاوت است. جدول زیر به تفکیک کمک میکند:
جدول مقایسهای تشخیصهای افتراقی شایع
| بیماری | الگوی درد | یافتههای معاینه/تصویر | نکته کلیدی افتراقی |
|---|---|---|---|
| اسپوندیلولیستزیس | درد مکانیکی کمر، تشدید با اکستنشن، گاهی سیاتیک | لغزش مهره در X-ray، ممکن است تنگی کانال در MRI | در نوجوانان: سابقه ورزشهای اکستنشن؛ در بزرگسالان: دژنراتیو |
| فتق دیسک کمری | درد سیاتیکی حاد، تشدید با خم شدن | دیسک برجسته/پاره در MRI | SLR مثبت، درد با نشستن طولانی |
| تنگی کانال نخاعی | درد/سنگینی پاها هنگام راهرفتن، بهبود با خم شدن | تنگی کانال در MRI | «خم شدن به جلو» علائم را کم میکند |
| درد مفصل SI | درد نزدیک باسن، تشدید با ایستادن طولانی/چرخش لگن | MRI/معاینه اختصاصی SI | درگیری اغلب یکطرفه، تستهای پروووکاتیو مثبت |
| شکستگی فشاری مهره | درد ناگهانی پس از حرکت ساده، در افراد با پوکی استخوان | شکستگی در X-ray/CT | حساسیت موضعی شدید، درد شبانه ممکن |
اسپوندیلولیستزیس دژنراتیو در بزرگسالان: چه ویژگیهایی دارد؟
این نوع معمولاً در دهههای ۵ و ۶ زندگی دیده میشود و بیشتر در سطح L4-L5 رخ میدهد. علت اصلی، فرسایش مفاصل فاست و دیسک است که به شلی لیگامانی و لغزش خفیف تا متوسط میانجامد. علائم غالباً شامل کمردرد مزمن با شعلهورشدن دورهای و گاهی تنگی کانال همراه با درد هنگام راهرفتن است.
از نظر تشخیصی، رادیوگرافی ایستاده و MRI کافی هستند. در گزارشها ممکن است به «رترولیستزیس» (لغزش به عقب) هم اشاره شود. شناخت الگوی دژنراتیو کمک میکند تا با درمانهای مرحلهای (فیزیوتراپی هدفمند، مدیریت درد، تزریقهای انتخابی، و در موارد انتخابشده جراحی) مسیر درمان تعریف شود؛ اما در این مقاله تمرکز بر تشخیص است.
اسپوندیلولیز/اسپوندیلولیستزیس در نوجوانان ورزشکار: نکات تشخیصی کلیدی
کمردردی که با اکستنشن و چرخش تشدید میشود و بهبود با استراحت مییابد، همراه با سفتی همسترینگ، باید شک به اسپوندیلولیز را بالا ببرد. رادیوگرافی ممکن است طبیعی باشد؛ در این موارد، MRI یا CT برای کشف شکستگی استرسی کمککننده است. تشخیص زودهنگام مانع از پیشرفت به لغزش میشود و اجازه میدهد درمان محافظهکارانه (استراحت نسبی، اصلاح تکنیک، فیزیوتراپی) مؤثر باشد.
وجود «علامت گودی بیشازحد کمر» در پاسچر و درد نقطهای روی عناصر خلفی مهره (بهویژه L5) ارزشمند است. تستهای عملکردی مانند تکپا ایستادن با اکستنشن کمر میتواند درد را بازتولید کند، اما هرگز جای تصویربرداری را نمیگیرد.